Deel dit project
The challenge of quality assessment and regional perfusion to increase donor organ utilisation
Samenvatting
Introductie
Het kunnen transplanteren van organen bij patiënten met orgaan falen is een bijzondere en vooral prachtige verworvenheid in de geneeskunde. De overleving van patiënten en de functie op lange termijn van het getransplanteerde orgaan is in de afgelopen jaren significant toegenomen. Dit komt onder andere door de toename van kennis van de immunologie, de toepassing van moderne chirurgische technieken en doordat complicaties na de transplantatie eerder worden herkend en beter worden behandeld. Voor veel patiënten betekent dit dat hun kwaliteit van leven aanzienlijk is toegenomen dankzij een goed functionerend transplantaat.
Door deze succesvolle vorm van behandeling is het aantal patiënten dat wacht op een transplantatie aanzienlijk toegenomen en daarmee ook de vraag naar een passend 1,2 donororgaan. Helaas is er nog altijd sprake van een tekort aan geschikte donororganen. Een donororgaan kan afkomstig zijn van een levende of overleden donor. De meest bekende vorm van een overleden donor is de 'Donation after Brain Death' donor, ofwel DBD-donor. Ten gevolge van een onherstelbare hersenbeschadiging is bij deze donor de hersendood, en daarmee het overlijden, vastgesteld. Met behulp van machines die de essentiële functies ondersteunen, krijgt het lichaam van de DBD-donor voldoende zuurstof en wordt de bloedsomloop van de belangrijkste organen in stand gehouden, totdat deze verwijderd worden ten behoeve van transplantatie.
Als reactie op de kloof tussen vraag en aanbod van geschikte donororganen probeert men de pool van donororganen afkomstig van overleden donoren te vergroten. Dit betekent dat tegenwoordig steeds vaker donororganen van zogenoemde 'hoog risico'donoren worden geaccepteerd. Bij deze vorm van orgaandonatie gaat het om patiënten die niet hersendood zijn, maar waarbij het voortzetten van de medische behandeling niet zinvol is. Onafhankelijk van de mogelijkheid tot orgaandonatie zal de behandeling worden gestaakt. Het gevolg is een circulatiestilstand en overlijden van de donor waarna de organen alsnog kunnen worden verwijderd. Hierbij is er sprake van orgaandonatie bij een 'Donation after Circulatory Death' donor, ofwel DCD-donor. In totaal zijn er vijf subtypes van DCD-donatie die afhankelijk zijn van 3 de omstandigheden en criteria (Tabel 1, Hoofdstuk 1). In Nederland zijn er twee subtypes DCD-donoren (type 3 en type 5) waarvan hun organen mogen worden gebruikt voor transplantatie. Bij een DCD-donor type 3 is er besloten om te stoppen met de levensondersteunende behandeling. Dit zal leiden tot een ademstilstand gevolgd door een circulatiestilstand en daarmee het overlijden van de donor. In het geval van een DCD-donor type 5 is er sprake van een euthanasieprocedure in het ziekenhuis, gevolgd door orgaandonatie na overlijden.
Tussen het staken van de levensondersteunende behandeling en het overlijden van de DCD-donor is er sprake van een eerst verminderde en uiteindelijk slechte bloedvoorziening van de organen. Hierdoor treedt er een tekort aan zuurstof en voedingsstoffen op waardoor er ischemische schade aan de donororganen ontstaat. De exacte hoeveelheid ischemische schade aan het donororgaan is ten tijde van de donatieprocedure niet goed in te schatten en komt pas tot uiting na transplantatie van het orgaan in de ontvanger. Hierdoor wordt een DCD-donatie tot op zeker hoogte een soort ‘black-box’.
De klinische uitkomsten van donororganen afkomstig van een ‘hoog risico’ donor zijn acceptabel, maar er is een grotere kans op complicaties na transplantatie en slechtere orgaanfunctie in de ontvanger vergeleken met uitkomsten van een orgaan afkomstig 4-8 van een ‘standaard risico’ donor. Door onzekerheid of de kwaliteit van ‘hoog risico’ donororganen wel voldoende is om te kunnen functioneren na transplantatie, worden deze donororganen vaak afgewezen en niet gebruikt. Een gevolg hiervan is dat het aantal donororganen dat beschikbaar komt bij een DCD-donor veel lager is dan bij een DBD-donor. 9-11 Dit roept dan ook direct de vraag op of de afwijzing van deze donororganen, op basis van de aanname dat zij waarschijnlijk niet geschikt zijn, wel gerechtvaardigd is. Zijn er veel donororganen onterecht ‘in de prullenbak’ beland, terwijl ze na een goede beoordeling wel degelijk getransplanteerd hadden kunnen worden?
Dit proefschrift richt zich dan ook op de mogelijkheden hoe we het gebruik van donororganen kunnen verhogen zonder de resultaten na transplantatie te verslechteren. In het eerste deel van het proefschrift hebben we de klinische risicobeoordeling onderzocht van donornieren met acute nierschade en gekeken hoe de beoordeling van donororganen kan worden verbeterd met behulp van klinisch relevante biomarkers. Biomarkers kunnen worden gebruikt om de kwaliteit van donororganen beter te beoordelen. Hiermee wordt de behandelend arts geholpen bij de beslissing om al dan niet een donororgaan te accepteren voor transplantatie. In het tweede deel van dit proefschrift onderzoeken we of het preserveren van donororganen, met behulp van een nieuwe machineperfusie techniek, kan bijdragen aan het behouden of zelfs verbeteren van de kwaliteit van donororganen voorafgaand aan transplantatie.
Bekijk ook deze proefschriften
Structure-Preserving Data-Driven Methods for Modeling Turbulent Flows
Molecular insights into the role of VRS5 in tillering and lateral spikelet development in barley
Gamma Knife Radiosurgery for Skull Base Tumors
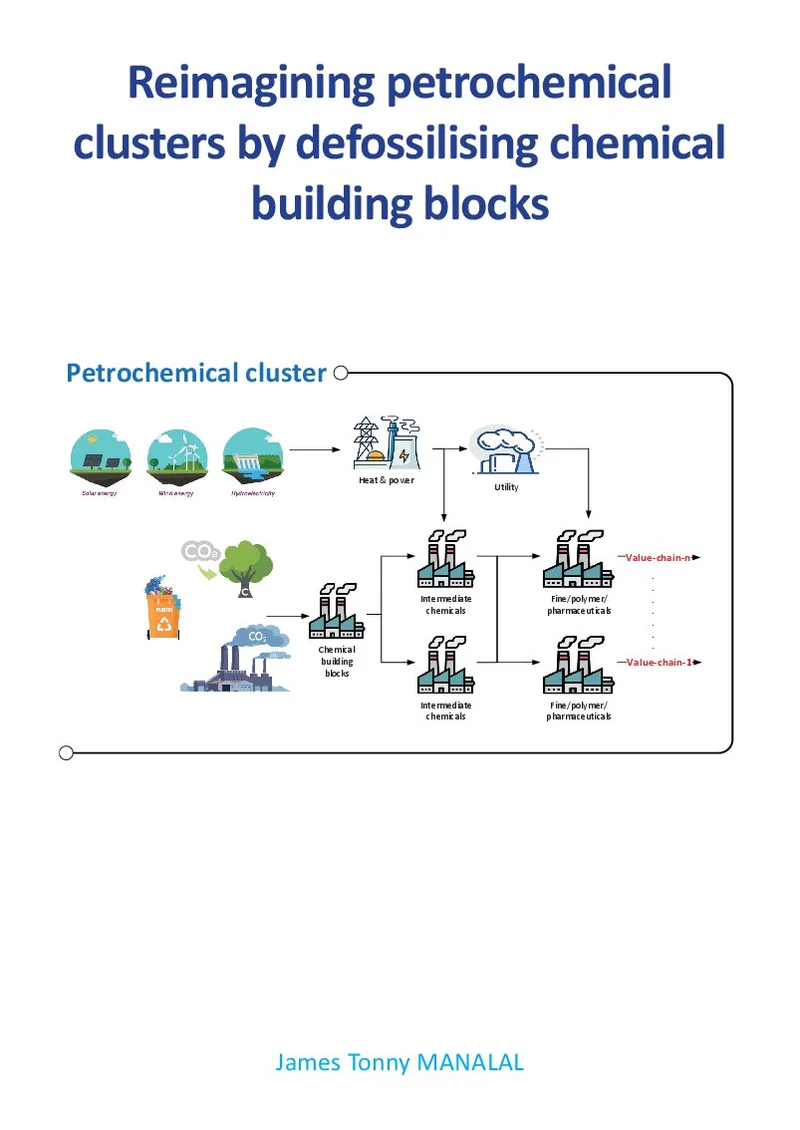
Reimagining petrochemical clusters by defossilising chemical building blocks
Microbial stabilization and protein functionality of plant-based liquids using pulsed electric fields
Wij drukken voor de volgende universiteiten