Deel dit project
Function and structure of the eye muscles in myasthenia gravis
Samenvatting
Myasthenia gravis (MG) is een spierziekte waarbij patiënten last hebben van wisselende en vermoeibare spierzwakte. Oogspierzwakte en bulbaire zwakte komt het meest voor, waarbij oculaire klachten zoals dubbelzien (diplopie) en hangende oogleden (ptosis) vaak op de voorgrond staan. In de gegeneraliseerde vorm van de ziekte kunnen alle skeletspieren betrokken zijn waaronder de nekspieren, de armspieren, de beenspieren en de ademhalingsspieren. MG is een auto-immuunziekte en wordt veroorzaakt door antistoffen die aan eiwitten binden in de neuromusculaire overgang (synaps). Hierdoor is de zenuw minder goed in staat om de spier aan te zetten om samen te trekken en ontstaat spierzwakte. De nicotinerge acetylcholinereceptor, MuSK, VGCC, agrine en LRP4 zijn bekende eiwitten waar antistoffen tegen gevormd kunnen worden. In sommige gevallen worden deze antistoffen niet gevonden in het bloed en is de ziekte moeilijker vast te stellen; dit noemen we seronegatieve MG. Met medicatie is de spierzwakte van de meeste patiënten goed onder controle te krijgen, maar MG is momenteel niet te genezen. Er bestaat medicatie die de spierzwakte direct kan verbeteren en medicatie die (een deel van) het immuunsysteem onderdrukt om de ziekte op de langere termijn te onderdrukken.
Oculaire MG is een subtype van MG waarbij gedurende de hele ziekte alleen de oogspieren betrokken zijn en geen andere skeletspieren. Tien procent van de MG-patiënten heeft oculaire MG. Er zijn drie belangrijke medische uitdagingen in de behandeling van oculaire MG. Ten eerste is de helft van de oculaire MG-patiënten seronegatief en is bij hen de ziekte moeilijker objectief vast te stellen. Elektrofysiologische testen kunnen helpen bij de diagnose, maar ondanks deze testen blijft een deel van de diagnoses niet objectief bevestigd, omdat je de oogspieren niet direct kan meten. Ten tweede reageert de oogspierzwakte bij een deel van deze patiënten niet goed op behandeling waardoor zij zwakte van de oogspieren blijven houden. Tot slot worden oculaire MG-patiënten vaak uitgesloten van klinische studies naar de ontwikkeling van nieuwe medicatie, deels omdat de ernst van de oogspierzwakte moeilijk objectief te meten is.
Het doel van dit proefschrift was om nieuwe methoden te ontwikkelen die helpen de klinische zorg voor oculaire MG-patiënten te verbeteren. In dit proefschrift hebben we de oogspieren onderzocht met spierelektrofysiologie, orthoptische metingen en kwantitatieve MRI. De subdoelen van dit proefschrift zijn:
1. Om nieuwe methoden te ontwikkelen die bijdragen aan de objectieve bevestiging van de diagnose van oculaire seronegatieve MG.
2. Om de oorzaak van therapieresistente oogspierverlamming in MG te begrijpen.
3. Om methoden te ontwikkelen, die de oogspierfunctie kunnen meten, en deze te gebruiken als uitkomstmaat in klinische studies.
In hoofdstuk 2 van dit proefschrift beschrijven we in een review aandoeningen waarbij de oogspieren betrokken zijn met oogspierverlamming, dubbelzien en/of hangende oogleden tot gevolg. Deze aandoeningen zijn uitgesplitst in ziekten met pathologie in de hersenen, de zenuw, de neuromusculaire overgang en de oogspier. Verschillende aanwijzingen in het patroon van symptomen, beeldvorming en welke oogspieren betrokken zijn kunnen helpen bij het stellen van de diagnose. Deze patronen wijzen vaak in de richting van een specifieke pathologische locatie of ziekte. Bij deze symptomatische patronen hebben we gekeken naar de aanwezigheid van ptosis, oogspierverlamming, diplopie, pijn, uitpuilende ogen, nystagmus, extra-orbitale symptomen, symmetrie en fluctuaties. Beeldvorming van de orbita kan daarbij helpen in de diagnose, bijvoorbeeld als er ontsteking, vervetting, zwelling of atrofie is van de oogspieren.
Hoofdstuk 3 beschrijft een studie naar de reproduceerbaarheid van een elektrofysiologische test, de RoVEMP (repetititive ocular vestibular evoked myogenic potentials) test. Bij de RoVEMP test wordt herhaaldelijk door een trilling op het hoofd, via het evenwichtsorgaan, een reflex opgewekt in een specifieke oogspier. Door deze reflex meerdere keren achter elkaar op te wekken en te registreren kan je de ‘vermoeibaarheid’ van deze spier meten. Het signaal van de spier wordt steeds zwakker bij meer trillingen. Deze test hebben wij twee keer gedaan bij deelnemers en hieruit bleek de reproduceerbaarheid van de uitslag van de test niet hoog te zijn. Hierdoor is deze test minder geschikt voor de diagnose van individuele patiënten.
Hoofdstuk 4 hebben we de kracht van de oogspieren en de afwijkingen tussen de ogen onderzocht met orthoptische tests. Dit hebben we gedaan in gezonde vrijwilligers, MG-patiënten, maar ook in patiënten met andere oogspieraandoeningen, zoals CPEO (chronisch progressieve externe oftalmoplegie; een mitochondriële spierziekte), OPMD (oculofaryngeale spierdystrofie; een dystrofische spierziekte) en Graves orbitopathie (een schildklierziekte waarbij de oogspieren soms ontstoken raken). We hebben ducties gemeten met een synoptofoor en de afwijking tussen de ogen in meerdere richten met een Hess-scherm. Aan het Hess-schermonderzoek hebben we vermoeibaarheidsmetingen toegevoegd door alle deelnemers een minuut in alle richtingen te laten kijken. Bij MG-patiënten zien we dat dit moeilijk vol te houden is en de afwijking in die minuut groter wordt door de vermoeibaarheid van de oogspieren. Dit zagen we bijna niet in de andere aandoeningen en niet in gezonde vrijwilligers. Hierdoor is deze test geschikt voor de diagnose van MG en ook interessant als een uitkomstmaat voor de ernst van oogspierzwakte voor klinische studies.
Hoofdstuk 5 en 6 beschrijven twee studies waarbij we nieuwe MRI-methoden hebben ontwikkeld. In hoofdstuk 5 hebben we een methode verbeterd om de T2 van spier te meten. De T2 is de tijd dat de protonen in een weefsel weer uit fase raken na een elektromagnetische puls en de T2 verschilt tussen verschillende weefsels en weefseleigenschappen. De T2 van spier zou een goeie marker kunnen zijn van ziekteactiviteit, bijvoorbeeld omdat de T2 gevoelig is voor ontsteking van spieren. Deze T2 is moeilijk te bepalen omdat er bij spierziekten vaak vet aanwezig is, en vet heeft een hoge T2. Ook zijn er methodologische uitdagingen, zoals hoe je de T2 van vet bepaalt en hoe je corrigeert voor de inhomogeniteit van het elektromagnetische veld (B1) en het profiel van de fliphoeken over de gemeten doorsnede. In dit werk hebben we een methode ontwikkeld waarbij de T2 van vet wordt bepaald op het onderhuidse vet, uitgaande van een klein deel water die ook aanwezig is in de vetcellen. Ook wordt er in deze methode gecorrigeerd voor de beschreven technische problemen door het fliphoekprofiel in de berekeningen mee te nemen. Deze methode zorgt dat je betrouwbaardere metingen kan doen en beter vergelijkbare metingen krijgt tussen verschillende centra en scanners. In hoofdstuk 6 hebben we onderzocht of het haalbaar is om kwantitatieve MRI te doen van de oogspieren. Bij kwantitatieve MRI voer je metingen uit van spieren, waarbij je de volumes, vetfracties en T2 bepaalt van een specifieke spier. Dit wordt al veel gedaan in skeletspieren, maar dit is bij de oogspieren uitdagender, omdat de oogspieren klein en beweeglijk zijn. We hebben aangetoond dat het haalbaar is om kwantitatieve MRI van de oogspieren te doen met een 7-Tesla-MRI-scanner. Deze scanner heeft een sterker magnetisch veld, waardoor we de kleine oogspieren in een hogere resolutie kunnen onderzoeken. Ook hebben we de patiënten middels een beamerscherm gecontroleerd laten knipperen met de ogen, zodat de ogen zoveel mogelijk stil stonden als de MRI-scanner aan het meten was. We zagen in deze pilotstudie dat MG-patiënten een kleine toename in volume en vetfractie hadden ten opzichte van de gezonde controles.
In hoofdstuk 7 wordt een studie beschreven waarbij we kwantitatieve MRI van de oogspieren hebben gedaan bij een grotere groep MG-patiënten, neuromusculaire controles en gezonde controles. We hebben recente MG-patiënten, chronische MG-patiënten en seronegatieve MG-patiënten in de studie geïncludeerd. We vonden weinig vervetting en geen atrofie van de oogspieren in MG. Alleen in de chronische MG-patiënten zagen we een significante vervetting en volumetoename in de meeste oogspieren. Ook in patiënten die blijvende oogspierverlamming hadden, zagen we geen atrofie van de oogspieren. Dit suggereert dat in de meeste MG-patiënten met refractaire oogspierzwakte er geen macroscopische anatomische afwijkingen zijn. Dat de oogspieren soms zelfs iets toenemen in volume, roept pathofysiologische vragen op. Dit kan komen omdat er een milde ontstekingsreactie in de oogspieren is of omdat de oogspieren de zwakte compenseren met een toename in spiervolume. Het meten van de water-T2 van de oogspieren zou meer informatie kunnen geven over de aanwezigheid van ontsteking. Helaas was de variatie van onze T2 metingen te hoog om hier een conclusie aan te verbinden. Diagnostisch is orbitale MRI niet bruikbaar om gezonde controles van MG-patiënten te onderscheiden, want met name in de seronegatieve groep waren er geen oogspierverandereringen aanwezig die kunnen helpen met de diagnose. Wel is MRI nuttig mochten er andere oogspieraandoeningen, zoals CPEO, OPMD en Graves orbitopathie, in de differentiaal diagnose staan.
Concluderend hebben we in deze studie met drie verschillende methoden onderzoek gedaan naar de functie en structuur van de oogspieren in MG om de diagnostiek en zorg voor oculaire MG-patiënten verbeteren. We hebben verschillende stappen gemaakt op het gebied van diagnostiek, het begrip van refractaire oculaire klachten en in de ontwikkeling van objectieve metingen van oogspierzwakte in MG. Ten eerste is het met MRI mogelijk om onderscheid te maken tussen MG en een aantal andere oogspieraandoeningen, maar MG patiënten onderscheiden van gezonde deelnemers is niet mogelijk met deze techniek. De orthoptische test met het Hess-scherm, met de uitbreiding om vermoeibaarheid van de oogspieren te meten, bleek een bruikbare test om MG aan te tonen met een hoge sensitiviteit en specificiteit. Ten derde hebben we met MRI gezien dat de oogspieren niet atrofisch worden bij behandelde MG, zelfs niet bij patiënten die oogspierverlamming houden. Met het Hess-scherm hebben we geleerd dat bij MG-patiënten met dubbelzien de asymmetrie en vermoeibaarheid van de oogspieren meer op de voorgrond staat dan individuele oogspierverlamming. Namelijk als de ogen los onderzocht worden, kunnen deze vaak wel in alle richtingen bewegen. Dit betekent dat er ook een probleem is met hoe het brein de ogen aanstuurt in MG, bijvoorbeeld door een onvermogen om aan te passen aan de ontstane zwakte. Wellicht zou deze aansturing nog te trainen kunnen zijn. Tot slot zijn de orthoptische testen in staat om oogspierzwakte en -vermoeibaarheid in MG te kwantificeren, wat deze testen veelbelovend maakt als uitkomstmaten in klinische studies met MG-patiënten.
In de toekomst kan prospectief diagnostisch onderzoek naar de orthoptische testen nuttig zijn. De orthoptische testen zouden sensitiever en specifieker kunnen zijn en andere testen overbodig kunnen maken, en de combinatie van testen zou de gezamenlijke diagnostische opbrengst kunnen verhogen. Door te concentreren op de unieke vermoeibaarheid en fluctuaties van de spierzwakte in MG kunnen nieuwe diagnostische testen bedacht worden. Verder, om beter te begrijpen of er sprake is van macroscopische ontsteking, atrofie en vervetting in de spieren van MG-patiënten zou het waardevol zijn om kwantitatieve MRI van de skeletspieren te doen. Aangezien macroscopische afwijkingen aan de oogspieren in refractaire oculaire MG-patiënten ontbreken, zou het interessant zijn om met histologie van oogspierbiopten (in proefdieren of bijvoorbeeld post-mortem) te kijken of er wel microscopische schade is. Het is mogelijk dat er meer schade is aan de neuromusculaire overgang dan in het spierweefsel in engere zin. Deze zeer lokale schade zou kunnen verklaren waarom deze niet zichtbaar is op MRI-beelden. Het vergelijken van histologie van oogspieren van goed te behandelen patiënten en moeilijk te behandelen patiënten zou ons veel kunnen leren over refractaire oogklachten. Tot slot zou het informatief kunnen zijn om oculaire MG-patiënten niet te excluderen uit studies naar de ontwikkeling van nieuwe medicijnen. Orthoptische testen kunnen bijdragen aan het kwantificeren van oogspierzwakte en zo kan ook bepaald worden of een medicijn werkt in deze doelgroep.
Bekijk ook deze proefschriften
Structure-Preserving Data-Driven Methods for Modeling Turbulent Flows
Molecular insights into the role of VRS5 in tillering and lateral spikelet development in barley
Gamma Knife Radiosurgery for Skull Base Tumors
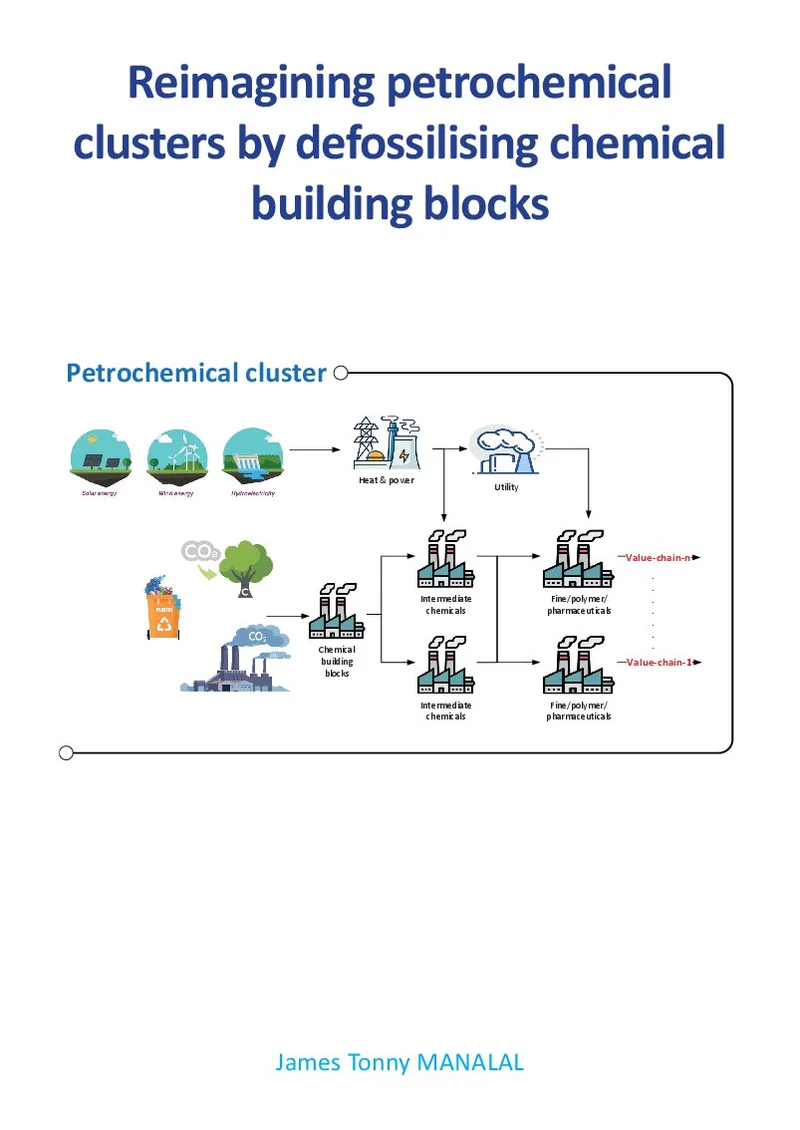
Reimagining petrochemical clusters by defossilising chemical building blocks
Microbial stabilization and protein functionality of plant-based liquids using pulsed electric fields
Wij drukken voor de volgende universiteiten