Deel dit project
Early Stage Oral Squamous Cell Carcinoma
Samenvatting
Conclusies hoofdstuk 2
-De groeikenmerken PG, VG en IG bepaald op het resectie preparaat konden worden gerelateerd aan het voorkomen van occulte metastasen en zijn daarom van prognostische betekenis.
-Er bestaat een slechte correlatie tussen groeikenmerken bepaald op het biopt en het resectie preparaat. Vooral biopten negatief voor een bepaald groeikenmerk, zijn niet betrouwbaar, en kunnen de behandelaar onterecht geruststellen.
-Tumor infiltratiediepte is in de meeste gevallen (85%) niet betrouwbaar te bepalen op het biopt, omdat de biopt dikte de tumor infiltratie diepte niet overschrijdt.
-Vergroten van de biopt diameter tot ≥ de helft van de tumor diameter kan leiden tot een betere voorspellende waarde van het biopt.
-Het biopt in de huidige vorm is niet van meerwaarde in de behandel planning van de cN0 hals.
Bij het OPCC wordt onderscheid gemaakt tussen goed, matig, slecht en ongedifferentieerde tumoren. De differentiatiegraad wordt in veel hoofd hals centra routinematig bepaald op zowel het biopt als het resectie preparaat. Het verslechteren van de differentiatiegraad wordt gerelateerd aan agressiever tumor gedrag en metastasering. Deze relatie is echter controversieel. In hoofdstuk 3 werd het biopt als voorspeller van de differentiatiegraad aanwezig in het resectie preparaat belicht. Om te kijken of het graderen van OPCC’s op biopt en resectie preparaat van meerwaarde is werd gekeken naar een aantal onderwerpen:
1. Er werd gekeken of de differentiatiegraad bepaald op het resectie preparaat en het biopt gerelateerd konden worden aan de aanwezigheid van halsklier metastasen en overleving.
2. De voorspellende waarde van het biopt werd bepaald door te kijken of de differentiatie graad bepaald op het biopt overeenkwam met de differentiatie graad bepaald op het resectie preparaat.
3. Er werd gekeken of de verslechtering van de differentiatiegraad in het resectie preparaat te relateren is aan het voorkomen van de ongunstige groeikenmerken PG, VG en IG.
4. Er werd gekeken of het toevoegen van IG aan de gradering leidt tot een betere correlatie met het N-stadium.
In totaal werden 145 patiënten met een pT1-2 cN0 OPCC van de tong, mondbodem of wang geïncludeerd.
-Het verslechteren van de gradering op zowel het biopt als het resectie preparaat kon niet worden gerelateerd aan de aanwezigheid van occulte metastasen (resp. p=1.0 en p=0.50) en overleving (resp. p=0.65 en p=0.44).
-Er bestaat een slechte correlatie tussen het biopt en het resectie preparaat aangaande de differentiatiegraad. Een gelijk resultaat voor goed, matig en slecht gedifferentieerd tumoren werd gevonden in respectievelijk 43%, 83% en 39% van de gevallen.
-Alleen in geval van slecht gedifferentieerde tumoren werd significant meer vaso-invasieve groei gevonden (p=0.02). Er werd geen significante relatie gevonden tussen het voorkomen van de ongunstige groeikenmerken PG en IG en het verslechteren van de gradering (resp. p=0.15 en p=0.85).
-Het toevoegen van IG aan de gradering leidt in geval van matig gedifferentieerde tumoren tot een significante relatie met het N-stadium (p=0.02). Bij goed slecht en ongedifferentieerde tumoren wordt geen significantie gezien (resp. p=0.62, p=0.47).
Conclusies hoofdstuk 3
-Er bestaat een slechte correlatie tussen biopt en resectie preparaat aangaande gradering. Derhalve is het biopt te beschouwen als een slechte voorspeller voor het definitieve resectie preparaat.
-Omdat het verslechteren van de differentiatiegraad niet kon worden gerelateerd aan de aanwezigheid van metastasen of overleving, lijkt de gradering geen prognostische waarde te hebben en is niet van meerwaarde in de behandel planning.
-Door het toevoegen van het groeikenmerk IG aan de gradering kan de prognostische waarde verbeteren. Waarschijnlijk omdat IG een onafhankelijke voorspeller is voor occulte metastasen.
Het pathologie verslag
Bij een OPCC is het pathologie verslag voor een groot deel bepalend in de keuze om al dan niet aanvullend te behandelen na primaire chirurgische therapie. De beoordeling wordt meer en meer uitgevoerd op digitale coupes. Aangezien het verslag een bepalende factor is, is kennis over de inter-observer variatie (IOV) van groot belang om de betrouwbaarheid en dus ook reproduceerbaarheid in te kunnen schatten. In hoofdstuk 4 werd er gekeken naar de IOV tussen pathologen bij de beoordeling van de histologische (groei)kenmerken botinvasieve groei (BI), Perineurale Groei (PG), Vaso invasieve Groei (VG) en Sprieterige Infiltratieve Groei (IG) op digitale HCE coupes van het resectie preparaat. Digitale HCE coupes werden door 6 hoofd hals pathologen uit 6 verschillende hoofd hals centra in Nederland beoordeeld op de aanwezigheid van “ongunstige” histologische groeikenmerken.
-Voor BI varieerde de inter-observer concordantie tussen 73% tot 100% met een Fleiss’ Kappa van 0.457 (p<0.001) wat een gemiddelde inter-observer overeenkomst genoemd wordt. -Voor IG varieerde de inter-observer concordantie tussen 39% en 79% met een Fleiss’ Kappa van 0.100 (p<0.001) wat een geringe inter-observer overeenkomst genoemd wordt. -Voor PG varieerde de inter-observer concordantie tussen 33% en 97% met een Fleiss’ Kappa van 0.223 (p<0.001) wat een redelijke inter-observer overeenkomst genoemd wordt. Conclusies hoofdstuk 4 Met hoogstens een gemiddelde overeenkomst tussen pathologen bij het beoordelen van digitale HCE coupes op ongunstige groeikenmerken is de huidige reproduceerbaarheid niet betrouwbaar genoeg en kunnen de bevindingen niet worden gebruikt om de adjuvante behandelplanning in de dagelijkse klinische praktijk te begeleiden. Verbetering van IOV is noodzakelijk. Als clinici willen vasthouden aan de overtuiging dat ongunstige histologische parameters van belang zijn in de behandelplanning, kunnen duidelijke en transparante definities van de kwaliteit van schermen en scherminstellingen en duidelijke definities voor de verschillende histologische parameters door regelmatige consensusbijeenkomsten bijdragen aan een betere reproduceerbaarheid. Deze studie kan als basis dienen om het effect van toekomstige trainings- en consensusbijeenkomsten te evalueren. Resectie marges Een OPCC wordt bij voorkeur verwijderd met een pathologische vrije marge van >5mm (VM). Lokale nabehandeling is dan niet geïndiceerd. Indien tumorcellen in de resectie randen aanwezig zijn is er sprake van een ir-radicale resectie, een positieve marge (PM). Er is dan doorgaans een indicatie voor een aanvullende behandeling. In geval van vrije resectie randen, echter <5mm, een krappe marge (KM), is er discussie over de indicatie van een aanvullende behandeling. Naast de discussie of er aanvullend behandeld moet worden is er niet zelden gebrek consensus over de te kiezen aanvullende behandeling. In hoofdstuk 5 werd het probleem “lokaal recidief” geanalyseerd. Om meer inzicht te krijgen in de rol van resectie marges, en het onderbouwen van het al dan niet toepassen van aanvullende therapieën, werden de volgende onderwerpen belicht. 1. Het voorkomen van lokaal recidief na primaire resectie van een OPCC van de tong, mondbodem of de wang. 2. Het voorkomen van lokaal recidief werd gerelateerd aan de resectie marge, de aanwezigheid van ongunstige groeikenmerken (PG, VG, IG) en de gekozen aanvullende benadering (follow-up, re-resectie of postoperatieve radiotherapie (PORT)). 3. Follow up patiënten met een VM en follow-up patiënten met een KM (≥3mm <5mm) werden vergeleken. 4. De 3 jaar algemene overleving en ziekte specifieke overleving werd bepaald in relatie tot de resectie marge. In totaal werden 200 patiënten met een stadium I-II OPCC van de tong, mondbodem of wang geïncludeerd. - Negen van de 200 patiënten (4.5%) ontwikkelden een lokaal recidief. - Van de 200 patiënten had 11% een PM, 63% een KM en 26% een VM. -Eén recidief werd gevonden in de re-resectie groep, 5 in de PORT groep en 3 in de follow-up groep. -Door de kleine aantallen kon het optreden van een lokaal recidief kon niet worden gerelateerd aan de resectie marge of ongunstige histologische groeikenmerken. Om dezelfde reden kon geen voorkeur voor aanvullende therapie worden bepaald. -Vergelijking tussen patiënten met een VM en patiënten met een KM ≥3mm en ≤2 ongunstige groeikenmerken in de follow-up groep laat geen significant verschil zien in het optreden van recidief en de algemene en ziekte specifieke overleving. -Er werd geen significant verschil gezien in algemene en ziekte specifieke overleving bij patiënten met een VM, KM of PM. Conclusies hoofdstuk 5 - Met 4.5% is de kans op lokaal recidief klein ongeacht de resectie marge. -Op basis van deze studie is er geen bewijs voor één aanvullende lokale therapie boven een andere. -Wat het optreden van lokaal recidief betreft kon er geen bewijs worden gevonden voor aanvullende behandeling van T1-2 tumoren verwijderd met een marge van ≥3mm en ≤2 ongunstige groeikenmerken. -Gezien de bijwerkingen in deze omstandigheden is het incorrect om aanvullende therapieën als re-resectie of PORT toe te passen bij vrije marges ≥3mm. De hals De aanwezigheid van halsklier metastasen bepaald voor een belangrijk deel de prognose van patiënten met een OPCC. Met onze huidige primaire staging technieken (Echo hals in combinatie met CT en/of MRI) missen we tussen de 20 en 40% van de halsklier metastasen. In hoofdstuk 6 werden twee behandelstrategieën geëvalueerd. De selectieve nekdissectie level I II III (SND) en het nauwkeurig opvolgen van de hals (NOH). In geval van een SND is er sprake van een invasieve therapie met de mogelijke morbiditeiten. Indien gekozen wordt voor het NOH bestaat er een kans dat er reeds occulte metastasen aanwezig zijn en pas later ontdekt worden. Om inzicht te krijgen in de consequenties van de verschillende benaderingen werden de volgende onderwerpen bekeken. 1. De distributie van occulte metastasen over de verschillende behandelgroepen. 2. Het voorkomen van extra capsulaire groei bij SND patiënten en NOH patiënten met occulte metastasen. 3. Het voorkomen van ongunstige histologische parameters bij patiënten met metastasen (N+) en zonder metastasen (N-) in de NOH groep. 4. Het verschil in 3 jaar algemene overleving en ziekte specifieke overleving tussen de verschillende groepen. In totaal werden 193 patiënten met een stadium I-II OPCC van de tong, mondbodem of wang geïncludeerd. Bij patiënten met een geschatte tumordiameter <15mm en een infiltratiediepte <5mm werd alleen de primaire tumor verwijderd en de hals nauwkeurig opgevolgd. Bij de overige patiënten werd naast de tumorresectie een SND level I II III uitgevoerd. -Van de totaal 193 patiënten bleken er 45 (23%) N+. -Van de 123 SND patiënten bleken er 36 (29%) N+. Van de 70 patiënten in de NOH groep bleken 9 (13%) N+. -Tenminste 4% van de patiënten had extra capsulaire groei in de SND-N+ groep. -Tenminste 7% van de patiënten had extra capsulaire groei in de NOH-N+ groep. -N+ Patiënten in de NOH groep hadden een significant grotere tumor infiltratie diepte in vergelijking met N- patiënten in deze groep. Ten opzichte van de overige ongunstige histologische kenmerken werden geen significante verschillen waargenomen. -Patiënten in de SND groep en de NOH groep lieten een vergelijkbare algemene en ziekte specifieke overleving zien met respectievelijk 90% versus 86% (p=0.54). -Patiënten in de SND-N+ groep hadden een significant betere ziekte specifieke overleving in vergelijking met patiënten in de NOH-N+ groep, 82% versus 56% (p=0.02). Er werd geen verschil gezien in algemene overleving tussen deze twee groepen. Conclusies hoofdstuk 6 -Het beleid om tumoren met een geschatte diameter <15mm en infiltratie diepte <5mm voor wat betreft de hals op te volgen reduceert de a priori kans op een occulte metastase van 23% naar 13% bij patiënten met een stadium I-II OPCC van de tong, mondbodem of wang. -Ondanks primaire staging en zorgvuldige selectie blijkt toch 13% van de patiënten in de NOH groep een occulte metastase te hebben en “onder” behandeld te worden. -N+ Patiënten in de NOH groep bleken een significant grotere infiltratie diepte te hebben. Derhalve werd een SND geadviseerd bij een infiltratie diepte die groter blijkt te zijn dan 4mm. -Strikt en nauwkeurig opvolgen is essentieel aangezien N+ patiënten in de NOH groep meer extra capsulaire groei toonden met een slechtere ziekte specifieke overleving in vergelijking met N+ patiënten in de SND groep. Prognose Behandelaars hebben een breed pallet aan behandelopties voor patiënten met een OPCC. Patiënten worden echter ouder, en de paternalistische patiënt dokter verhouding is langzaam aan het verdwijnen. Dit creëert spanning tussen de meest effectieve oncologische therapie, en de meest wenselijke therapie, aangaande leeftijd, co-morbiditeit en wensen van de patiënt. In hoofdstuk 7 staat prognose centraal. Het doel van deze studie was om een predictie model te ontwikkelen met een nomogram om accuraat de 5 jaar postoperatieve overleving te kunnen bepalen om de behandelaar en patiënt te ondersteunen in het gezamenlijk besluit welke therapie de meest passende is. 475 opeenvolgende chirurgisch behandelde OPCC patiënten tussen 2003 en 2011 werden retrospectief geanalyseerd. Factoren geassocieerd met algemene overleving werden geïdentificeerd en ingevoegd in een predictie model en nomogram genoemd “oral oncoprognostic”. De sterkste factoren gerelateerd aan algemene overleving waren leeftijd, synchrone primaire tumor, ASA classificatie, primaire tumor locatie, pathologisch T stadium, N stadium en de aanwezigheid van extra capsulaire groei. Conclusies hoofdstuk 7 Oral oncoprognostic is een bruikbaar hulpmiddel om de algemene overleving te bepalen van post chirurgische patiënten. Het nomogram kan helpen bij patiënt begeleiding en individuele behandelplanning. Aanpassing aan de TNM 8 en externe validatie is echter noodzakelijk.
Bekijk ook deze proefschriften
Structure-Preserving Data-Driven Methods for Modeling Turbulent Flows
Molecular insights into the role of VRS5 in tillering and lateral spikelet development in barley
Gamma Knife Radiosurgery for Skull Base Tumors
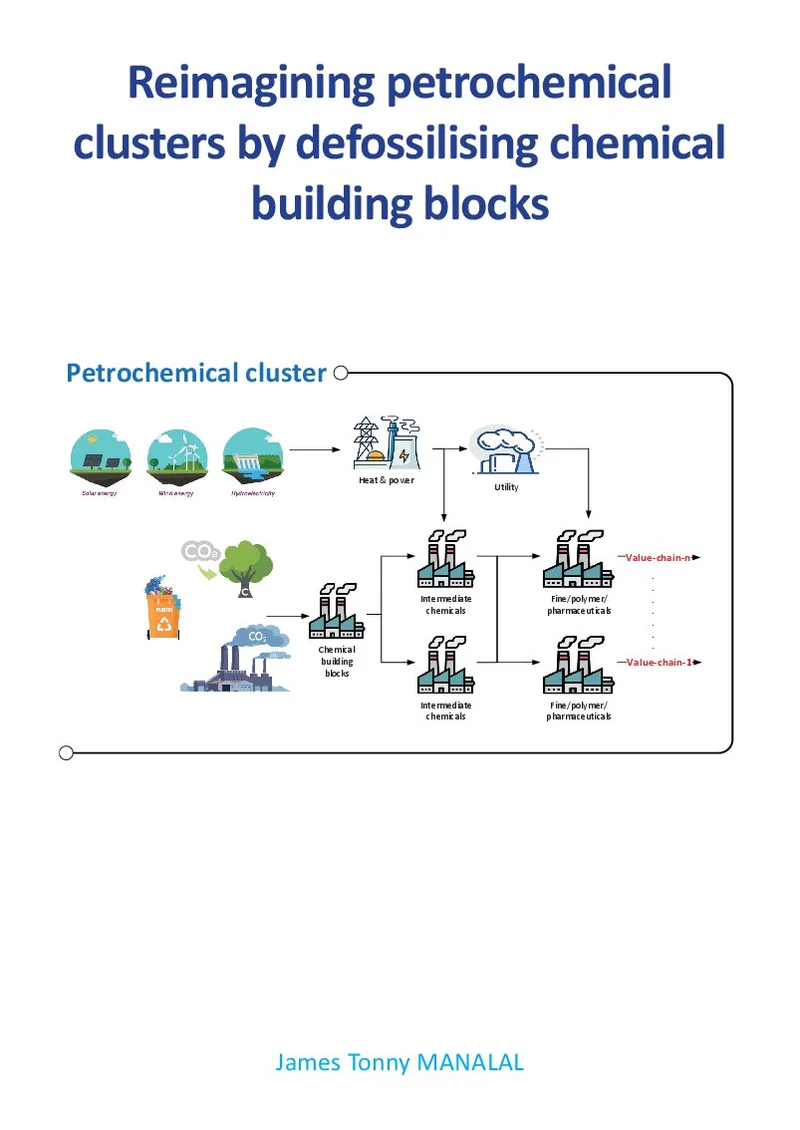
Reimagining petrochemical clusters by defossilising chemical building blocks
Microbial stabilization and protein functionality of plant-based liquids using pulsed electric fields
Wij drukken voor de volgende universiteiten