Deel dit project
Early Health Technology Assessment of Tissue-Engineered Heart Valves
Samenvatting
Achtergrond
Hartklepaandoeningen zorgen wereldwijd voor veel gezondheidsverlies. Een van de belangrijkste behandelmogelijkheden voor hartklepaandoeningen is een hartklepvervanging met een biologische of mechanische hartklepprothese. De bestaande hartklepprotheses hebben allemaal hun eigen beperkingen. Biologische kleppen hebben een beperkte levensduur, waardoor op termijn een re-interventie nodig kan zijn. Daarentegen is bij mechanische kleppen levenslang gebruik van antistollingsmedicatie noodzakelijk, waardoor patiënten een verhoogde kans hebben op bloedingen en complicaties tijdens een zwangerschap. Een van de meest veelbelovende ontwikkelingen om deze problemen te verhelpen is het creëren van een levende hartklep met behulp van ‘tissue engineering’. Bij deze methode wordt een mal in de vorm van een hartklep in het hart van de patiënt geplaatst. Deze mal trekt vervolgens cellen aan uit de bloedsomloop en omliggend weefsel die geleidelijk veranderen in een hartklep, terwijl de mal afbreekt. Zowel chirurgische als transkatheter implantatie van tissue-engineered hartkleppen (TEHK) worden momenteel onderzocht. TEHK hebben de potentie om de nadelen van bestaande hartklepprotheses te beperken of zelfs te verhelpen. TEHK zijn levende hartkleppen en hebben daarom de potentie om, in tegenstelling tot bestaande hartklepprotheses, mee te groeien met de patiënt. Daarom zullen re-interventies bij patiënten die hun hartklepprothese ontgroeid zijn mogelijk niet nodig zijn. Idealiter zullen zij een leven lang mee gaan, in tegenstelling tot biologische hartklepprotheses (duurzaamheid). Daarnaast wordt verwacht dat het risico op trombo-embolieën laag is, waardoor de levenslange antistolling die noodzakelijk is bij mechanische hartklepprotheses mogelijk niet nodig is (trombogeniciteit). Ten slotte is het mogelijk dat TEHK beter bestand zijn tegen infectie van de hartklep, omdat de hartklepprothese gemaakt is van het eigen lichaamsweefsel van de patiënt (infectie resistentie).
Dit proefschrift beschrijft de vroege Health Technology Assessment (HTA) van TEHK. HTA is de systematische evaluatie van sociale, economische, organisatorische en ethische vraagstukken omtrent een gezondheidsinterventie. De resultaten kunnen gebruikt worden bij het nemen van beleidsbeslissingen. Een belangrijke component van HTA is de economische evaluatie. In een economische evaluatie worden de kosten en effecten van alternatieve behandelmogelijkheden met elkaar vergeleken. Economische evaluaties leveren informatie op die gebruikt kan worden bij de optimale verdeling van de beperkte middelen over gezondheidszorgvoorzieningen op een manier die de gezondheid van de gehele populatie maximaliseert en voorkomt dat ineffectieve of inefficiënte gezondheidszorginterventies worden geïmplementeerd. HTA wordt meestal uitgevoerd wanneer een nieuwe gezondheidzorginterventie geïntroduceerd kan worden in de klinische praktijk. Echter kan informatie over kosteneffectiviteit ook al eerder in het ontwikkelingsproces van een gezondheidszorginterventie waardevol zijn. Vroege HTA is het gebruik van een economische evaluatie in de vroege ontwikkelingsfase van nieuwe gezondheidszorginterventies. Het doel van vroege HTA is met name om ontwikkelaars te ondersteunen op het moment dat investeringsbesluiten genomen moeten worden, bijvoorbeeld door de optimale doelgroep te bepalen. Daarnaast kunnen patiënten, clinici en besluitvormers in de gezondheidszorg profiteren van tijdige informatie over de (kosten-) effectiviteit van interventies die mogelijk in de toekomst beschikbaar zijn in de klinische praktijk.
Model ontwikkeling
Voordat de vroege HTA van TEHK uitgevoerd kan worden, is een analytisch beslismodel nodig dat informatie over kosten en effecten van hartklepimplantaties vanuit verschillende bronnen kan combineren. De ontwikkeling van dit model is beschreven in het eerste deel van dit proefschrift.
Hoofdstuk 2 beschrijft een van de eerste stappen bij de ontwikkeling van een model: het reviewen van bestaande modellen gericht op gerelateerde problemen. Dit hoofdstuk beschrijft de systematische review van economische modellen voor hartklepimplantaties. Deze studie liet zien dat de methodologische kwaliteit van de huidige gepubliceerde economische modellen voor hartklepimplantaties verbeterd kan worden. Ten eerste door gedetailleerdere beschrijvingen te geven van de bronnen van input parameters en modeleermethoden. Daarnaast door het gebruik van een directe utiliteit beoordeling met een kwaliteit van leven instrument gebaseerd op preferenties in plaats van indirecte utiliteit beoordeling met behulp van de New York Heart Association (NYHA) klasse. Bovendien liet deze review zien dat er ruimte is voor kosteneffectiviteitsanalyses van hartklepimplantaties vanuit een maatschappelijk perspectief, in andere hartklepposities dan de aortaklep, uitgevoerd met behulp van patiëntsimulatiemodellen.
De ontwikkeling van het conceptueel model is beschreven in Hoofdstuk 3. Dit conceptuele model diende als de basis voor het analytisch beslismodel dat gebruikt is in dit proefschrift. De ontwikkeling begon met het afbakenen van het vraagstuk en ontwikkelen van een eerste schets van het conceptuele model in een kleine werkgroep. In dit model zijn de, in Hoofdstuk 2 beschreven, sterke punten en beperkingen van bestaande economische modellen over hartklepimplantaties en de mogelijkheden voor toekomstige modellen meegenomen. Dit model is vervolgens besproken met een Delphi panel met tien experts, waaronder cardio-thoracale chirurgen, cardiologen en een biomedische wetenschapper. Dit resulteerde in een conceptueel model gebaseerd op de inzichten van een multidisciplinaire groep van experts dat de belangrijkste consequenties van hartklepinterventies weerspiegelt. In het conceptuele model wordt de patiënt gevolgd vanaf het moment van de hartklepimplantatie tot de dood. Patiënten kunnen de interventie overleven of niet (d.w.z. vroege sterfte). Als patiënten de interventie overleven, kunnen zij in leven blijven, overlijden door niet-hartklep-gerelateerde oorzaken (d.w.z. achtergrond en additionele sterfte), of een hartklep-gerelateerde complicatie ervaren. De volgende complicaties zijn geïncludeerd tijdens de gehele simulatie: beroerte, bloeding, falen van de hartklepprothese (structurele klepdegeneratie en non-structurele klepdysfunctie), kleptrombose en endocarditis. Daarnaast zijn de volgende complicaties alleen meegenomen tijdens de eerste dertig dagen na de interventie: hartinfarct, vasculaire complicatie, hartritmestoornissen/atriumfibrilleren, pacemaker implantatie en (acuut) nierfalen. Patiënten kunnen deze complicaties wel of niet overleven. Als patiënten de complicatie overleven kunnen zij in leven blijven, een volgende complicatie ervaren of overlijden aan niet-hartklep-gerelateerde oorzaken.
Gezondheidsuitkomsten en kosten van bestaande hartklepprotheses
Voordat het analytisch beslismodel gebruikt kan worden voor de vroege HTA van TEHK, moet data verzameld worden voor de input parameters van het model: risico op sterfte en complicaties, gezondheid gerelateerde kwaliteit van leven en maatschappelijke kosten. TEHK worden nog niet gebruikt in de klinische praktijk, daarom moesten aannames gemaakt worden over hun functioneren en kosten. Daarentegen kon het functioneren en de kosten van bestaande hartklepprotheses wel gebaseerd worden op informatie uit de klinische praktijk. Deze resultaten worden beschreven in het tweede deel van dit proefschrift.
Dit proefschrift bevat drie systematische reviews en meta-analyses van klinische uitkomsten na hartklepimplantaties: twee over de uitkomsten na chirurgische aortaklepvervanging en één over de uitkomsten na rechterventrikel uitstroombaan reconstructie (d.w.z. chirurgische pulmonaalklepvervanging).
Hoofdstuk 4 beschrijft de systematische review en meta-analyse van chirurgische aortaklepvervanging met biologische hartkleppen: allografts (menselijke donor) en bioprotheses (dierlijke donor). De resultaten lieten zien dat patiënten die een allograft kregen jonger waren (gemiddelde leeftijd 48.8 vs. 71.8 jaar) en minder vaak gelijktijdig een bypass operatie (d.w.z. coronaire arterie bypass grafting, CABG) ondergingen (11.9% vs. 40.0%) dan patiënten die een bioprothese kregen. Ongeveer 5% van de patiënten overleed binnen 30 dagen na de chirurgische aortaklepvervanging. De meest voorkomende hartklep-gerelateerde complicatie was trombo-embolie na chirurgische aortaklepvervanging met bioprotheses (1.0%/jaar) en structurele klepdegeneratie na chirurgische aortaklepvervanging met allografts (1.1%/jaar). Re-interventies vonden meestal plaats vanwege structurele klepdegeneratie.
Hoofdstuk 5 is een systematische review en meta-analyse naar de uitkomsten van chirurgische aortaklepvervanging met bioprotheses bij ouderen. De resultaten van de meta-analyse zijn vertaald naar schattingen van de levensverwachting en levenslange risico’s op complicaties met behulp van het analytisch beslismodel. Zoals verwacht waren het risico op vroege sterfte (5.4 vs. 5.0%) en de ‘linearized occurrence rates’ van de meeste late complicaties hoger (non-structurele klepdysfunctie 0.5 vs. 0.2 %/jaar; trombo-embolie 1.8 vs. 1.1%/jaar; bloeding 0.8 vs. 0.4%/jaar; endocarditis 0.6 vs. 0.4%/jaar), terwijl de linearized occurrence rates van structurele klepdegeneratie (0.4 vs. 0.5%/jaar) en re-interventie (0.6 vs. 0.7%/jaar) lager waren na chirurgische aortaklepvervanging met bioprotheses bij ouderen dan bij patiënten van alle leeftijden. Het relatief weinig voorkomen van structurele klepdegeneratie (levenslang risico 7.2% bij 75-jarigen en 2.8% bij 85-jarigen) bevestigt de aanbeveling in klinische richtlijnen om bioprotheses in plaats van mechanische protheses te gebruiken bij ouderen die een aortaklepvervanging nodig hebben. De levensverwachting van patiënten na chirurgische aortaklepvervanging met bioprotheses was vergelijkbaar met de algemene bevolking met vergelijkbare leeftijds- en geslachtsverdeling. Dit wordt waarschijnlijk veroorzaakt door de zorgvuldige selectie van relatief gezonde ouderen om chirurgische aortaklepvervanging te ondergaan, terwijl kwetsbare ouderen niet in aanmerking komen voor de operatie.
Hoofdstuk 9 bevat de systematische review en meta-analyse van rechterventrikel uitstroombaan reconstructie bij kinderen. De meeste patiënten jonger dan twee jaar werden geopereerd voor truncus arteriosus communis (TAC; 66.5%) gevolgd door tetralogie van Fallot (TOF, 14.6%). De pulmonaalklep werd meestal vervangen door biologische protheses (allografts 61.2% of bioprotheses 38.7%) in plaats van mechanische protheses, omdat het risico op kleptrombose bij mechanische protheses in de pulmonaalkleppositie hoger is dan in de aortakleppositie. Daarentegen werden de meeste patiënten ouder dan twee jaar geopereerd voor TOF (42.5%) gevolgd door TAC (13.1%) en werd de pulmonaalklep vervangen door allografts (42.1%), bioprotheses (40.3%), of synthetisch polytetrafluorethylene (PTFE; 17.1%) prostheses. Vroege sterfte kwam vaker voor bij kinderen jonger dan twee jaar (11%) dan bij oudere kinderen (4.7%). Daarnaast was het risico op re-interventie aanzienlijk hoger bij kinderen jonger dan twee jaar (vijf jaar vrijheid van re-interventie 46.1% bij leeftijd ≤2 jaar vs. 81.1% leeftijd >2 jaar). Daarentegen werden andere hartklep-gerelateerde complicaties niet gerapporteerd bij kinderen jonger dan twee jaar.
Hartklepimplantaties hebben meer gevolgen dan alleen het risico op sterfte en complicaties. Deze impact is onderzocht in Hoofdstuk 6, waarin de resultaten worden gepresenteerd van een vragenlijst ingevuld door patiënten over gezondheid gerelateerde kwaliteit van leven, gebruik van mantelzorg en productiviteit van patiënten na chirurgische aortaklepvervanging (n=633), transkatheter aortaklepimplantatie (TAVI; n=257) en rechterventrikel uitstroombaan reconstructie (n=26). De resultaten lieten zien dat patiënten na aorta- en pulmonaalklepimplantaties relatief milde beperkingen ervaarden in hun dagelijks leven in vergelijking met de algemene bevolking. Gemiddeld hadden patiënten na chirurgische en transkatheter aortaklepvervanging een lagere gezondheid gerelateerde kwaliteit van leven dan de algemene bevolking, terwijl patiënten na rechterventrikel uitstroombaan reconstructie een iets betere gezondheid gerelateerde kwaliteit van leven hadden dan de algemene bevolking. Specifiek hadden patiënten een slechtere gezondheid gerelateerde kwaliteit van leven op fysieke gezondheidsdomeinen dan de algemene bevolking, terwijl hun scores vergelijkbaar of iets hoger waren op mentale gezondheidsdomeinen. Daarnaast gebruikten patiënten vaker mantelzorg, maar de hoeveelheid mantelzorg per patiënt was lager dan bij gebruikers van mantelzorg in de algemene bevolking. Ten slotte was de arbeidsparticipatie van patiënten vergelijkbaar met de algemene bevolking. De grote meerderheid van de ouderen na chirurgische of transkatheter aortaklepvervanging hadden geen betaald werk, maar meer dan een derde van deze patiënten rapporteerde onbetaalde werkzaamheden (bv. vrijwilligerswerk of oppassen).
Hoofdstuk 7 beschrijft de retrospectieve analyses van de declaraties bij zorgverzekeraars van alle Nederlandse patiënten die een hartklepimplantatie hebben ondergaan tussen 2010 en 2013 (n=18,903) en van een controlegroep met personen uit de algemene bevolking (n=188,925). In deze studie zijn kosten van hartklepimplantaties, behandeling van complicaties en gezondheidszorggebruik binnen en buiten het ziekenhuis in de jaren na de hartklepimplantatie bepaald voor vier leeftijdsgroepen. De gemiddelde kosten van de hartklepimplantaties die behandeld worden in dit proefschrift zijn €25,165 voor chirurgische aortaklepvervanging en €32,209 voor TAVI bij oudere patiënten en €21,800 voor rechterventrikel uitstroombaan reconstructie bij kinderen. Re-interventies hadden de hoogste gezondheidszorgkosten (vergelijkbaar met de kosten van de initiële interventie). Daarna volgen de kosten van ziekenhuisopname voor antibioticabehandeling van endocarditis (gemiddeld €8,069 bij kinderen na rechterventrikel uitstroombaan reconstructie en €8,923 bij ouderen na aortaklepvervanging). Trombolyse bij hartkleptrombose had de laagste kosten van alle hartklep-gerelateerde complicaties (€5,824). ‘Multilevel generalized linear models’ lieten zien dat hogere leeftijd, vrouwelijk geslacht, comorbiditeiten en lage sociaaleconomische status en complicaties gepaard gingen met verhoogde jaarlijkse gezondheidszorgkosten bij patiënten na een hartklepimplantatie. De totale gezondheidszorgkosten van patiënten na een hartklepimplantatie werden vergeleken met de totale gezondheidszorgkosten van de controlegroep. Deze kosten waren hoger bij patiënten dan in de controlegroep, met name in het jaar van de hartklepimplantatie (leeftijd 0-18 jaar €11,766 vs. €796, 19-60 jaar €15,060 vs. €2,944, 61-70 jaar €16,104 vs. €4,612, en boven de 70 jaar €18,255 vs. €9,236). Maar ook in de opvolgende jaren waren de gezondheidszorgkosten van patiënten hoger dan van personen in de controlegroep, met name bij kinderen (jaar 2 €5,495 vs. €802; jaar 3 €5,015 vs. €786). Bij ouderen waren de kosten van verpleeghuiszorg lager bij patiënten na chirurgische aortaklepvervanging dan in de controlegroep (€866 in jaar 1, €1,763 in jaar 2 en €1,990 in jaar 3 na de hartklepimplantatie versus €2,761 per jaar in de controlegroep), als gevolg van de selectie van relatief gezonde ouderen (die daarom niet in verpleeghuizen wonen) om chirurgische aortaklepvervanging te ondergaan.
Vroege Health Technology Assessment van TEHK
Het derde deel van dit proefschrift beschrijft de vroege HTA van TEHK met gebruik van het analytisch beslismodel en de input parameters beschreven in de vorige delen van dit proefschrift. Dit proefschrift beschrijft het gebruik van TEHK in de aorta- en pulmonaalkleppositie. Hoofdstuk 8 richt zich op aortaklepvervangingen bij ouderen, omdat de prevalentie van aortaklepafwijkingen het hoogste is in deze leeftijdsgroep vanwege het slijten van de eigen hartklep. Hoofdstuk 9 richt zich op pulmonaalklepvervangingen bij kinderen, omdat pulmonaalklepafwijkingen meestal veroorzaakt worden door aangeboren hartafwijkingen.
In beide studies zijn de kosteneffectiviteit, budget impact en ‘headroom’ van TEHK ten opzichte van bestaande hartklepprotheses bepaald door verschillende scenario’s voor het functioneren van TEHK te modelleren. Het functioneren van TEHK was verdeeld in drie componenten: duurzaamheid, trombogeniciteit en infectie resistentie. In beide patiëntengroepen had verbetering in duurzaamheid de meeste invloed op ‘quality-adjusted life years’ (QALY) winst en kostenbesparingen (variërend van 0.049-0.152 QALY en €118-€634 per chirurgische aortaklepvervanging patiënt, 0.023-0.074 QALY en €156-€586 per TAVI patiënt, en 0.031-0.083 QALY en €5,691-€20,568 per rechterventrikel uitstroombaan reconstructie patiënt voor kleine verbeteringen in duurzaamheid tot optimale duurzaamheid van TEHK).
Bovendien was de headroom (d.w.z. de maximale verhoging van de prijs van TEHK t.o.v. de prijs van bestaande hartklepprothesen) groot genoeg om TEHK economisch levensvatbaar te maken. De headroom varieerde van €38 per chirurgische tissue-engineered aortaklep, €35 per transkatheter tissue-engineered aortaklep, en €12 per chirurgische tissue-engineered pulmonaalklep als TEHK slechts tot een kleine verbetering in trombogeniciteit zouden leiden tot €6,323 per chirurgische tissue-engineered aortaklep, €4,734 per transkatheter tissue-engineered aortaklep, en €23,041 per chirurgische tissue-engineered pulmonaalklep als patiënten met TEHK geen enkele hartklep-gerelateerde complicaties zouden ervaren.
De grootste individuele winst kan worden behaald bij kinderen die pulmonaalklepvervanging (d.w.z. rechterventrikel uitstroombaan reconstructie) met TEHK ondergaan, omdat de kans op re-interventie met bestaande hartklepprotheses hoog is en gepaard gaat met hoge kosten. Echter is het aantal kinderen dat rechterventrikel uitstroombaan reconstructie ondergaat in Nederland klein (85 per jaar). Als we uitgaan van een ‘verbeterde prestatie’ van TEHK (-50% hartklep-gerelateerde complicaties) dan variëren de nationale kostenbesparingen in de komende 10 jaar van €1.9 miljoen, wanneer 25% van de rechterventrikel uitstroombaan reconstructies uitgevoerd wordt met TEHK, tot €7.5 miljoen, wanneer alle rechterventrikel uitstroombaan reconstructies uitgevoerd wordt met TEHK in plaats van bestaande hartklepprotheses. De individuele winsten die behaald kunnen worden met het gebruik van TEHK bij ouderen patiënten die (chirurgische of transkatheter) aortaklepimplantatie ondergaan waren lager, omdat het risico op re-interventie met de bestaande bioprotheses laag was bij deze patiënten. Echter, de relatief lage individuele QALY winsten en kostenbesparingen met TEHK in ouderen patiënten kunnen resulteren in grote nationale kostenbesparingen vanwege de relatief grote omvang van deze patiëntenpopulatie (1,931 chirurgische aortaklepvervangingen/jaar; 809-3,745 TAVI/jaar). De nationale kostenbesparingen in de komende tien jaar met TEHK met ‘verbeterde prestatie’ (-50% hartklep gerelateerde complicaties) varieerde tussen €2.8 miljoen (SAVR) en €3.2 miljoen (TAVI) als bij 25% van de hartklepimplantaties TEHK gebruikt worden tot €11.2 miljoen (chirurgische aortaklepvervanging) en €12.8 miljoen (TAVI) als bij alle hartklepimplantaties TEHK gebruikt worden in plaats van bioprotheses.
Discussie en conclusie
In Hoofdstuk 10 wordt besproken hoe besluitvorming bij structurele hartafwijkingen geoptimaliseerd kan worden vanuit drie perspectieven. Vanuit een klinisch perspectief kan besluitvorming geoptimaliseerd worden door de ontwikkeling en gebruik van nieuwe prognostische modellen die in staat zijn om tegelijkertijd verschillende longitudinale data, verzameld tijdens de follow-up van patiënten, te combineren met patiënten uitkomsten. Vanuit een patiënten perspectief kan gedeelde besluitvorming bevorderd worden door de implementatie van informatieportalen en keuzehulpen die patiënten in staat stellen om de voor- en nadelen van behandelingen tegen elkaar af te wegen. Vanuit een maatschappelijk perspectief zou het gebruik van informatie over kosteneffectiviteit door beleidsmakers kunnen zorgen voor een optimale verdeling van de beperkte middelen over gezondheidszorgvoorzieningen op een manier die de gezondheid van de gehele populatie maximaliseert en die voorkomt dat ineffectieve of inefficiënte gezondheidszorginterventies worden geïmplementeerd.
Ten slotte worden in Hoofdstuk 11 de drie onderdelen van dit proefschrift, de implicaties van de resultaten voor verschillende belanghebbenden en de aanbevelingen voor toekomstig onderzoek besproken. Ten eerste informeert dit proefschrift biomedische bedrijven die TEHK ontwikkelen over de minimale prestatie-eisen en de maximale additionele kosten van TEHK in verschillende doelgroepen. Dit kan hen helpen bij het stellen van prioriteiten in vervolgonderzoeken. Dit proefschrift laat zien dat ontwikkelaars van TEHK zich met name moeten richten op het verbeteren van de duurzaamheid van TEHK in vergelijking met bestaande hartklepprotheses, omdat dit de grootste invloed had op QALY winsten en kostenbesparingen. Echter moet worden opgemerkt dat de potentiele verbetering in trombogeniciteit van TEHK ten opzichte van bestaande hartklepprotheses naar verwachting voor grotere winsten kan leiden in andere patiëntenpopulaties dan onderzocht in dit proefschrift (d.w.z. bij jongvolwassenen of patiënten van middelbare leeftijd die in aanmerking komen voor mechanische hartklepprotheses). Verder was de headroom groot genoeg om TEHK economisch levensvatbaar te maken. Ten tweede voorziet dit proefschrift patiënten en clinici van de eerste schattingen van de potentiele verbeteringen in klinische uitkomsten met TEHK. Mogelijk resulteert dit in een snellere implementatie van TEHK in de klinische praktijk. Ten slotte informeert dit proefschrift financierders van gezondheidszorg over de mogelijke toetreding van TEHK in de markt, de veelbelovende potentiele kosteneffectiviteit van TEHK en de grote verwachte kostenbesparingen voor het nationale gezondheidszorgbudget, wat mogelijk leidt tot tijdige besluiten over vergoeding van TEHK.
Bekijk ook deze proefschriften
Structure-Preserving Data-Driven Methods for Modeling Turbulent Flows
Molecular insights into the role of VRS5 in tillering and lateral spikelet development in barley
Gamma Knife Radiosurgery for Skull Base Tumors
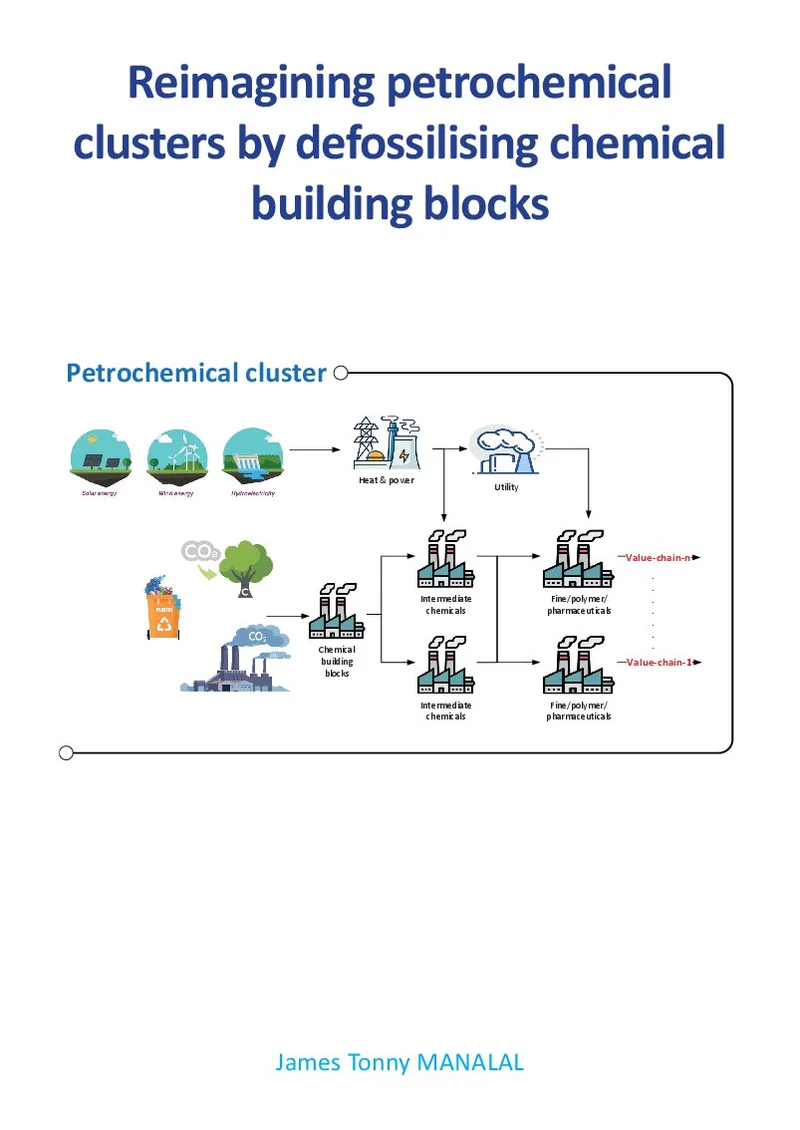
Reimagining petrochemical clusters by defossilising chemical building blocks
Microbial stabilization and protein functionality of plant-based liquids using pulsed electric fields
Wij drukken voor de volgende universiteiten